がん遺伝子パネル検査が保険適用に!どんなことが期待できる?
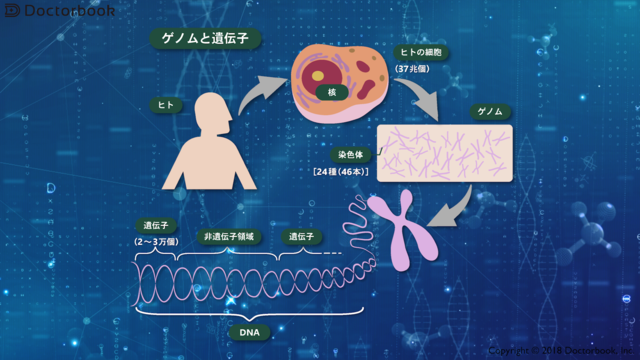
がんは遺伝子の異常で起こる
「がんは体の中に突然発生する悪いもの」というイメージがありますが、元々は私たちの体を構成する正常な細胞だったものです。
正常な細胞に遺伝子の異常が起こったものをがん細胞といいます。
遺伝子とは、私たちの体をつくる設計図になるもので、1つの細胞には2~3万個の遺伝子が含まれているといわれています。
正常な細胞はこの設計図と体からの指令に従い、増殖したり増殖をやめたりしますが、がん細胞ではこの設計図に異常が起こり、体からの指令に関係なく勝手に増殖を繰り返してしまいます。
こうしてできるがん細胞の塊が、がんなのです。
遺伝子パネル検査のメリット:有効な治療法が見つかる可能性がある
がんが発生する原因は遺伝子の異常なので、どんな遺伝子の異常があるかがわかれば患者さん一人一人に合わせた治療を選択しやすくなります。
近年は「分子標的薬」というがん細胞を狙い撃ちする薬も開発されており、別々の患者さんであっても同じ遺伝子異常を持っていれば同じ分子標的薬の投与されるようになってきているからです。
この遺伝子の異常を調べるための検査が遺伝子パネル検査です。
これまでもがんの遺伝子検査は医師が必要と判断した場合には実施されてきましたが、一~数個の遺伝子を調べるにとどまっていました。
遺伝子パネル検査では一度に数十~数百の遺伝子を調べることができ、その分遺伝子異常が見つかる可能性が高くなります。
遺伝子パネル検査のデメリット:治療法がみつからないことも
遺伝子パネル検査はがんの原因そのものを一度にたくさん調べることができる大変有用な検査です。
しかし、遺伝子パネル検査にも限界はあります。
それは、遺伝子パネル検査を受けたとしても遺伝子異常がみつからないケースがあるということです。
また、遺伝子異常が見つかったとしても、それに対する有効な治療法がない、治療法があっても患者さんの状態によっては行うことができないというケースもあります。
遺伝子パネル検査を受けた患者さんのうち、自分にあう薬が見つかるケースは10%程度というのが現状です。
しかしこれから遺伝子パネル検査が広く普及し、遺伝子情報が集約されることによって将来的にはこの割合が増えていくことが期待されています。
遺伝子パネル検査が保険適用になるには要件がある

遺伝子パネル検査の保険適用が開始されましたが、すべての患者さんに保険適用になるわけではありません。
保険適用になるには、次の条件を満たす必要があります。
・標準治療がない固形がん患者、または局所進行や転移が認められ標準治療が終了となった固形がん患者
・がんゲノム情報管理センター(C-CAT)に遺伝子情報と臨床情報を登録
・患者さん一人につき一回まで
がんゲノム情報管理センター(C-CAT)とはがんゲノム情報と臨床情報を集約・管理することで新たな治療法の開発につなげることを目的にした機関です。
C-CATに個人情報が登録されたからといって、何か患者さんに不利益が生じることはありません。
保険適用になった場合の保険点数は、検査の実施料8000点、検査診断・説明料4万8000点で、合計5万6000点(56万円)となります。
自費診療で検査を受ける場合には、受診する医療機関によって検査の実施料、診断・説明料が異なります。
遺伝子パネル検査の流れ

保険適用での遺伝子パネル検査を受ける場合には、次のようなステップを踏みます。
① 患者さんに検査説明
② 患者さんからがんの一部を採取
③ 検査の実施
④ C-CATへの情報提供
⑤ エキスパートパネルでの結果の検討・レポート作成
⑥ 患者さんに結果説明
⑦ 治療
⑧(研究開発)
エキスパートパネルとは、遺伝子パネル検査の結果の意義や治療法について検討する会議のことです。
遺伝子パネル検査の結果が間違っていたり、結果が正しくても治療法が間違っていたりすると患者さんは不利益を被ることになってしまいます。
そのようなことが起こらないようにするため、エキスパートパネルでは患者さん一人一人の検査結果について十分に議論します。
エキスパートパネルは主治医をはじめ、がん薬物療法に精通した医師、遺伝子に医学に精通した医師と専門家など、がんや遺伝子のエキスパートと言える医療スタッフがいなければ行うことができません。
遺伝子パネル検査に関わる医療機関は47都道府県に指定済み
遺伝子パネル検査を実施するためにはエキスパートパネルの実施など、専門的な医療スタッフが必要となります。
そのため、厚生労働省が指定した医療機関でなければ検査を受けることはできません。
2019年4月現在、厚生労働省は次のように医療機関を指定しています。
がんゲノム医療中核拠点病院
遺伝子パネル検査のうち、以下を行うことができる医療機関です。
l 患者さんに検査説明
l 患者さんからがんの一部を採取
l 患者さんに結果説明
l 治療
検査の実施やエキスパートパネルでの会議はがんゲノム医療中核拠点病院に依頼し、主治医は会議に参加するなど適宜コミュニケーションをとります。
このようにすることで、47都道府県156か所にがんゲノム医療連携病院が設置され、患者さんは自分の住む地域で検査を受けられるようになっています。
2019年4月時点の、地域のがんゲノム医療中核拠点病院、がんゲノム医療連携病院が次のページで見ることができます。
https://www.ncc.go.jp/jp/c_cat/chukaku_renkei.pdf
遺伝子パネル検査によってがん治療の未来が変わるかも
現時点では、遺伝子パネル検査が保険適用になったことで、治療の見通しが立たなかった人に新たな治療を提供できる可能性があります。
また、がんに関する情報が集まることによって新しい治療法の開発につながることが期待されています。
遺伝子パネル検査が普及すれば、将来的にはがん治療を始める前に遺伝子パネル検査を実施し、治療開始の時点から患者さん一人一人に合う薬での治療が行えるようになるかもしれません。
<参考文献>
国立がん研究センター『国立がん研究センターが開発した日本人のための国産がんゲノムプロファイリング検査「OncoGuide™ NCCオンコパネルシステム」が、コンビネーション医療機器として製造販売承認取得』
https://www.ncc.go.jp/jp/information/pr_release/2018/1226_03/index.html
国立がん研究センターがん情報サービス『がんゲノム医療 もっと詳しく知りたい方へ』
https://ganjoho.jp/public/dia_tre/treatment/genomic_medicine/genmed02.html
厚生労働省『エキスパートパネル標準化案』
https://www.mhlw.go.jp/content/10901000/000486814.pdf
がんゲノム情報管理センター「がんゲノム医療中核拠点病院・連携病院一覧」
https://www.ncc.go.jp/jp/c_cat/chukaku_renkei.pdf