日本人で増加する大腸がん!大腸がん検診の詳しい方法と内視鏡検査のメリットとは?
大腸がん検診:40歳以上は毎年受診推奨!手軽な便潜血検査で実施も、受診率派は低迷
国としては多くの人が検診を受診できるよう、内視鏡検査よりも心理的にハードルが低い「便潜血検査」での受診が推奨されています。
また、「2日法」と呼ばれる方法で、2日連続で検査することを1回として毎年1回、40歳以上の人は男女共に受診することが推奨されています。
大腸がんは他の組織と比べると少し脆い組織で形成されています。
そのため、大腸がんができると、がん組織が崩れた部分から出血を起こし、便の中に少し血が混入することがあります。
混入した血液は肉眼で確認することは困難ですが、顕微鏡等による検査によって検出することができます。
これが便潜血検査です。
また、大腸がんになったとしても、毎日便中に血が観察されるというわけではなく、偶々便中に血が混入していない日に検査をすると、その日の結果は陰性ということになります。
「本当はがんがあるけれど陰性」という結果が出ることを防ぐために、2日法が推奨されているのです。
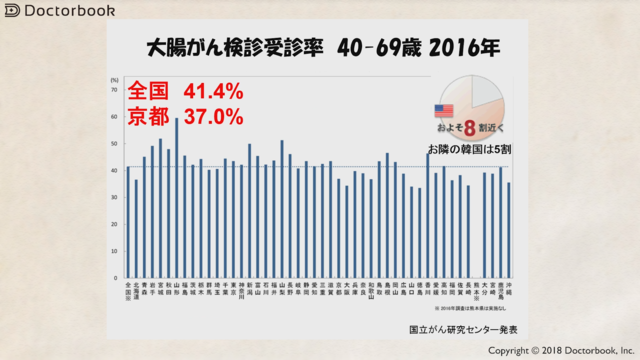
日本は先進国の中でも検診の受診率が非常に低い国の一つです。
大腸がん検診の受診率は30%程度と言われています。
アメリカは70%程度、韓国は50%を超える検診受診率であるということが報告されています。

日本における大腸がん死亡率は右肩上がりに増加しており、受診率の低さを改善することが今後の課題です。
大腸がんの内視鏡検査:早期がんの発見には内視鏡がベター、技術の進歩でより負担の少ない監査が可能に

内視鏡による検査の一番のメリットは、早期がんや、がんになる以前の小さなポリープを発見できる可能性が高いという点です。
通常行われている大腸がん検診では、大腸がんの有無は分かりますが、どのような性質の病変を持っているのかということまでを知るためには、内視鏡検査が不可欠です。
内視鏡検査を推奨する流れは変わらないだろうと言われています。

内視鏡検査を受ける患者さんからよく聞くのは「痛みがあるのでは?」「怖い」といった声ですが、近年の技術の進歩により、検査時の痛みは随分と軽減できるようになってきています。
より口径の小さい、細いカメラが開発されたことや、チューブ部分がよりしなやかな素材に代わることで、患者さんの負担を減らしています。
また、痛み止めも普及してきました。クリニック等の検査でも麻酔を用いる所は増えてきましたし、大学病院などでも痛みが出やすい患者さんには麻酔を用いることがあるようです。
これによって患者さん側の負担は軽減され、受診の心理的ハードルも少しずつ下がっているのではないか、と言われています。

大腸がんの内視鏡検査では、特殊な光線を腫瘍に浴びせることで、病変部分を100倍程度まで拡大し、表面の模様などをよく観察することができる「拡大内視鏡」を用いて行うことが推奨されています。
これは拡大内視鏡検査と呼ばれ、多くの人が受診することを推奨されています。
拡大内視鏡を用いることによって、90%弱程度の精度で精密な診断が可能になります。

大腸がんの40%は直腸に形成されますが、残りの60%程度は直腸よりもさらに奥の、小腸に近い部分に形成されます。
S状結腸や上行結腸、盲腸など様々な場所に大腸がんができる可能性があります。
したがって、直腸だけではなく、大腸全体を観察する必要があります。