胆道がん(胆のうがん・胆管がん)とは
齋浦 明夫 先生
がん研究会有明病院
胆道がんとは
肝臓でつくった胆汁を十二指腸まで送り届ける道のことを「胆道」と言い、そこにできたがんが、「胆道がん」です。
胆道には、「胆のう」と「胆管」があり、胆道がんも「胆のうがん」と「胆管がん」の大きく2つに分けられます。
胆のうがんは、胆汁を貯めておく袋状の部分(=胆のう)にできるがんで、胆石を持っている人や女性に少し多いという特徴があります。
一方、胆管がんは、胆管のどこにできるかで、さらにいくつかに分けられます。
上流から順に、肝臓内の胆管にできたがんが「肝内胆管がん」、肝臓のすぐ外側の肝門と呼ばれる部分にできたがんが「肝門部領域胆管がん」、さらに下のほうにできたがんが「下部胆管がん」です。
胆のうがん、胆管がんが見つかるきっかけ
胆のうがんは、初期の段階ではほとんど症状がなく、健康診断等の腹部超音波検査(腹部エコー検査)でポリープとして発見されることが多いです。
胆管がんのほうは、部位によって初期症状が異なります。
まず肝内胆管がんは、肝臓がんの一種として分類されることもあり、肝臓のしこりとして認識される、あるいは、胆汁の流れが滞るために、血液検査で、「胆道系酵素」と呼ばれるALP(アルカリファスファターゼ)やγ-GTP(ガンマグルタミルトランスペプチダーゼ)の値が上昇していて見つかることが多いです。

一方、肝門部領域胆管がん、下部胆管がんの場合、発見のきっかけで多いのは黄疸です。
がんによって胆汁の流れが滞り、血液中に胆汁が流れ出すことで、皮膚や白眼が黄色みを帯びます。
胆道がんの手術
胆のうがんも胆管がんも、現状、手術が唯一の根治的な治療法です。
ただし、とくに肝門部領域胆管がんは、手術が非常に難しい。
半分以上の肝臓を切除して治すことが、もっとも根治性の高い治療法です。
なかでも肝臓の右側から取る場合、「拡大肝右葉切除術」と言って、場合によっては肝臓の70%以上を取らざるを得ないこともあります。
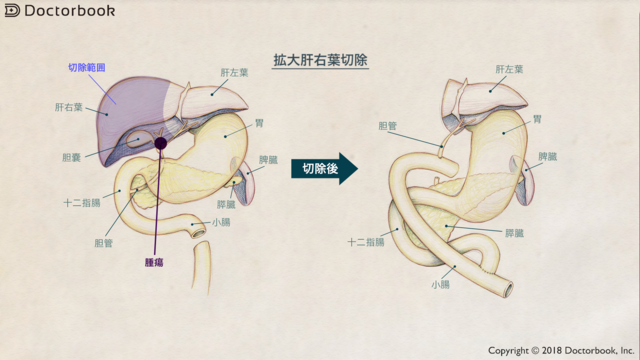
肝臓は、7割が上限の目安とされ、7割を超えると限界を超えてしまうため、術後の肝不全や手術死亡のリスクが上がります。
そこで、広範囲に肝臓を切除する場合は、「術前門脈塞栓術」と言って、切除する側の肝臓の門脈を人為的に詰め、残すほうの肝臓の血流を増やし、残す肝臓を大きくしてから手術を行うことが有用です。
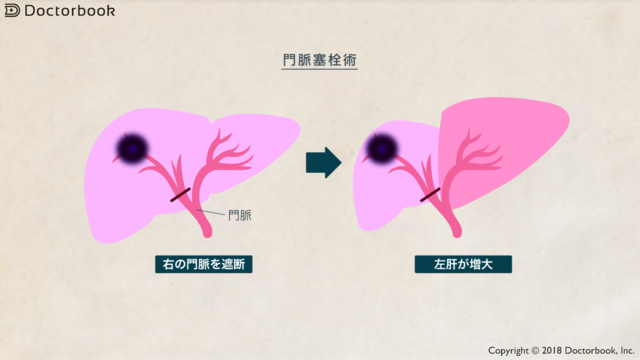
門脈塞栓術を行えば、残す肝臓がたとえば25%だったとすれば、1か月で1割弱ほど、つまり35%程度に大きくなります。
そのため、肝不全の発症率が下がり、より安全に手術ができるようになります。
この術前門脈塞栓術は、肝門部領域胆管がんのほか、胆のうがんが進行して肝門部に浸潤した場合にも行われます。
また、下部胆管がんの手術は、ほとんどが「膵頭十二指腸切除術」の適応、つまり、すい臓の手術になります。
