胃がんの内視鏡治療の現状
内視鏡で取れる胃がんとは
口から内視鏡を入れて胃の内側からがんを取り除くのが、内視鏡治療(内視鏡的切除)です。
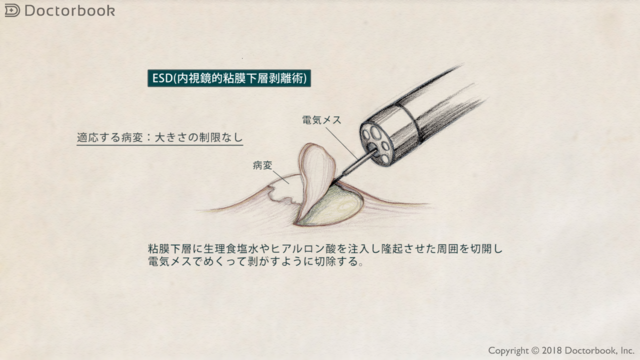
内視鏡治療の方法にはいくつか種類がありますが、現在は、内視鏡の先端に付けた電気メスでがんを剥がしとる「内視鏡的粘膜下層剥離術(ESD)」が主流になっています。

ESDの適応となるのは、基本的に、転移のない胃がんです。
ESDをはじめ、内視鏡治療では胃の内部からメスを入れてがんを切り取るので、胃の外側には一切触れません。
そのため、リンパ節転移の可能性があるものは適応外となります。
がんのラインの見極め方
内視鏡治療の適応となるかどうかを判断する際、同時に、がんの大きさや深さから切除範囲も決めます。
その際、内視鏡でがんがどこまで広がっているのかを見るのですが、最近は、「NBI(Narrow Band Imaging、狭帯域光観察)」などの特殊な光を使って、がんなどの小さな病変を見つけやすくする「画像強調技術」が向上していますし、拡大内視鏡を使って病変を拡大して見られるようになっています。こうした技術を使って観察しながら、がんの粘膜と非がんの粘膜の境目を見極めます。
そして、非がんの粘膜側で切除を行います。
すべての早期胃がんを内視鏡で治せるように

早期の胃がんは、ほとんどの場合、内視鏡的粘膜下層剥離術(ESD)で切除できることがわかってきました。
ただ、「早期胃がんのなかでも内視鏡で取るのが難しい病変をどうするか」が課題になっています。
一つの方法は、通常は粘膜下層を剥離するところを、全層で取ってしまうという方法です。これには、「出血したらどうするか」「がん細胞がお腹のなかに漏れたらどうするか」「どうやって縫うか」といったいくつかの課題が伴いますが、内視鏡でそのまま縫うことのできる機械の試作品が開発されたり、現在、議論や研究が進められています。
内視鏡治療は、外科手術に比べて圧倒的に患者さんが受けるダメージは少なく、ほとんど後遺症がありません。
低侵襲さ(体へのダメージの少なさ)という点では、圧倒的に内視鏡治療のほうが良いため、転移がないとわかっているがんであれば、胃をわざわざ半分なり3分の2なり取る必要はないので、早期胃がんは外科手術ではなく内視鏡治療で治せるようにしたいというのが内視鏡医の思いです。
そのためにいろいろな施設で努力が積み重ねられています。
