食道がんの内視鏡治療
平澤 大 先生
仙台厚生病院
食道の層構造と内視鏡治療の適応
食道は、何層もの層構造から成り立っており、食道がんは、その最も上層部である粘膜上皮という部位から発生します。
腫瘍の深達度(深さ)が浅ければ浅いほど、リンパ節転移を来たす確率が非常に低いため、内視鏡治療で皮を剥ぎ、がんのみを切除することで治ります。
食道は、粘膜面から見て、粘膜上皮、粘膜固有層、粘膜筋板、粘膜下層、固有筋層、外膜と呼ばれる層構造に分かれています。

このうち、粘膜上皮や粘膜固有層に留まっているがんであれば、リンパ節転移の可能性はほぼありません。
腫瘍の深さが粘膜筋板まで達すると、リンパ節転移の確率はおよそ10%となります。
粘膜下層の上3分の1まで達するがんではおよそ20%、粘膜下層の中心~深いところまで達すると、40~50%の転移率となります。
転移率が高いと外科的手術の適応となるため、深達度の浅いがんが、内視鏡治療の適応となります。
EMRとESD
腫瘍切除前の深達度の判定は、あくまで推測でしかありません。
腫瘍を切除した後に病理診断を行うことで、初めてがんがどこまで達しているかということが分かります。
事前の診断では、深達度を間違えているケースがあるのです。
さらに、深達度がM3(粘膜筋板)とSM1(粘膜下層の浅いレベル)に達するがんでは、リンパ節転移の可能性が10~20%生じます。
深達度が浅い場合、ほとんどの方は内視鏡治療のみで治りますが、転移の危険性がどの程度あるか、また、患者さん本人の手術の危険性がどの程度かを詳細に検討しないと、命に関わります。
そのため、内視鏡治療では、非常に綺麗な標本を取らないといけません。
EMR(内視鏡的粘膜切除術)とは、粘膜下層に生理食塩水やヒアルロン酸を注入し、がんのある部位を隆起させ、スネアで締め付けて切除する方法です。EMRの場合、5~10mm程度までの大きさの腫瘍であれば、切除可能です。
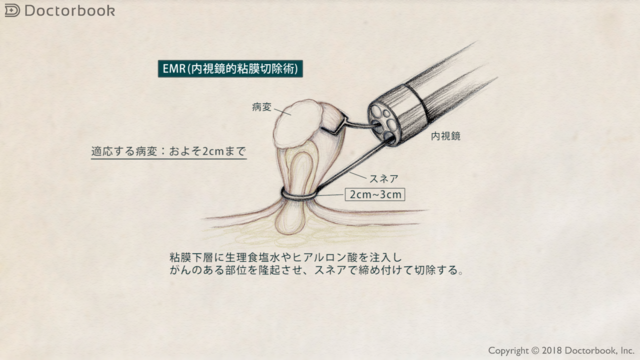
しかし実際は、EMRの手法では、組織を吸引したり引っ張ったりするため、標本が汚くなってしまうケースがあります。
そのため、5mm~1cm以上の大きさの腫瘍は、ほとんどの場合、ESDで切除されているのが現状です。
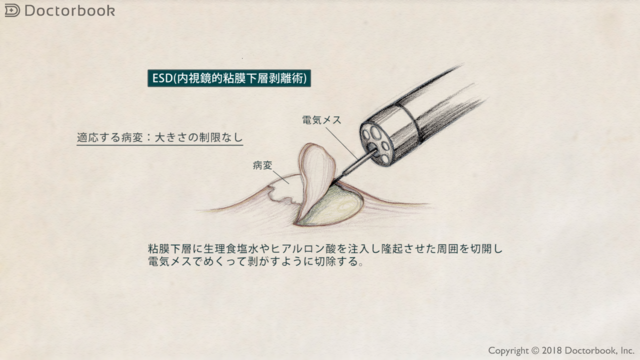
ESD(内視鏡的粘膜下層剥離術)とは、粘膜下層に生理食塩水やヒアルロン酸を注入し、隆起させた周囲を切開し、電気メスでめくって剥がすように切除する方法です。
ESDでは、病変の大きさの制限無く、腫瘍を切除することが可能です。
きちんと診断を行うため、綺麗な標本を取るという意味で、ESDという治療法が主流になりつつあります。
施設の選び方
がんの深達度がEP(上皮)あるいはLPM(粘膜固有層)であるという術前診断は、9割以上当たると言われています。
そのため、EP-LPMに腫瘍が留まっているという所見を認めた場合、腫瘍の大きさにもよりますが、一般的な消化器内科の施設で、EMRあるいはESD治療をしても問題ないと思います。
粘膜筋板(MM)や粘膜下層の浅いレベル(SM1)に存在する腫瘍は、深達度診断が非常に難しいため、まず切除してから診断するという考え方が一般的です。
その場合、ある程度きちんとESDを行う技術があり、かつその後の病理評価もしっかり行える施設で、ESDを行います。
どのような治療が有用か選択するため、治療経験が豊富な施設で行うことが望ましいです。
患者さんへのメッセージ
がんを患った患者さんには、主治医を信頼して、『一緒に治す』というお気持ちになっていただきたいというのが、一番の願いです。
過度に心配しすぎると、かえって精神を侵されてしまいます。
私自身、そのような患者さんを何人か見てきました。
主治医に対して不安がある場合は、セカンドオピニオン(他の医師に意見を求める)という手段もあります。
そのような手段を利用して、しっかり病気と向き合い、治していただきたいです。
